Diabetol Metab Syndr :妊娠期糖尿病加重妊娠期肝内胆汁淤积症妇女的不良围产期结局
2024-03-07 从医路漫漫 MedSci原创 发表于上海
妊娠期肝内胆汁淤积症(ICP)是最常见的妊娠特异性肝病,通常出现在妊娠晚期。其特征是女性妊娠期出现皮肤瘙痒和血清总胆汁酸(TBA)浓度升高。
背景:妊娠期肝内胆汁淤积症(ICP)是最常见的妊娠特异性肝病,通常出现在妊娠晚期。其特征是女性妊娠期出现皮肤瘙痒和血清总胆汁酸(TBA)浓度升高。产妇症状和生化异常通常在分娩后消失。母体TBA的升高是诊断ICP最重要的实验室指标。

TBA浓度升高与各种不良风险增加有关,包括不良围产期结局,如早产、胎粪污染羊水、呼吸窘迫综合征和死产。瑞典一项大型队列研究显示,当母体血清胆汁酸浓度≥40 mol/L时,发生自发性早产、羊水胎粪污染和胎儿窒息的可能性显著增加。妊娠期糖尿病(GDM)是一种常见的妊娠并发症,其特征是在妊娠期间发生或首次发现的不同严重程度的葡萄糖耐受不良。GDM可以解释为妊娠并发症风险增加的原因,如先兆子痫、早产和胎儿过度生长。
先前的研究发现患有ICP的孕妇更有可能患有GDM。这是因为高胆汁酸会影响糖异生、胰岛素分泌、胰岛素敏感性和糖原合成。ICP病例中异常的胆汁酸受体法尼酯X受体(FXR)也会影响葡萄糖代谢并减弱糖异生。然而,ICP合并GDM是否会比单纯ICP导致更严重的不良妊娠结局尚未明确报道。考虑到ICP和GDM之间的潜在关系,了解ICP和GDM患者与单纯ICP患者之间围产期结局的差异非常重要。这一认识有助于针对这一人群的诊断和治疗。
目的:williamhill asia 进行了一项多中心回顾性队列研究,以探讨不同TBA浓度对GDM发生率和围产期结局的影响,并进一步确定联合GDM是否会使结局恶化。最后,williamhill asia 开发了ICP人群早产的预测模型,以帮助临床医生早期识别早产并及时采取适当的干预措施。
方法:多中心回顾性队列研究纳入2178例妊娠期肝内胆汁淤积症患者的临床资料,其中1788例为妊娠期肝内胆汁淤积症患者,390例为妊娠期肝内胆汁淤积症合并GDM患者。所有受试者的数据均来自医院电子病历。采用单因素和多因素logistic回归分析比较ICP合并GDM组和单纯ICP组的围产结局发生率。
结果:人群的基线特征显示母亲年龄(p≤0.001)、孕前体重(p=0.01)、孕前身体质量指数(p≤0.001)、妊娠体重增加(p≤0.001)、辅助生殖技术(ART)(p≤0.001)和总胆汁酸浓度(p=0.024)可能是ICP合并GDM的危险因素。
此外,与单纯ICP相比,ICP合并GDM与羊水过多(OR 2.66)和早产(OR 1.67)的相关性更高。基于ICP严重程度的进一步亚组分析显示,在单纯ICP组和ICP合并GDM组中,总胆汁酸浓度升高与早产、羊水胎粪污染和低出生体重的风险增加密切相关。这些风险在患有GDM的ICP患者中会进一步,尤其是患有严重ICP的妇女。诺模图预测模型有效地预测了ICP人群中早产的发生。
表1妊娠期肝内胆汁淤积症妇女的围产期结局

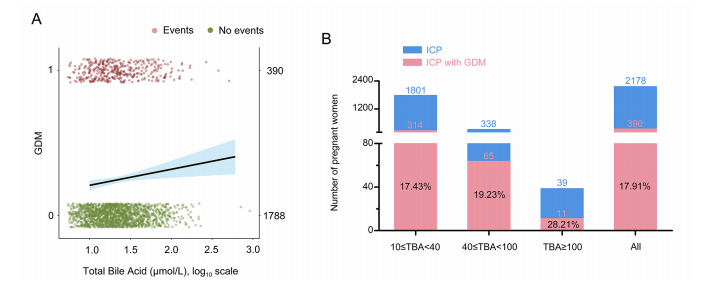
图1总胆汁酸浓度升高与ICP妇女GDM风险增加密切相关。(A)简单的逻辑回归曲线显示了GDM与母体血清TBA浓度相关的估计概率和95%的CIs。(B)不同TBA浓度下合并GDM患者和单纯ICP患者的ICP百分比
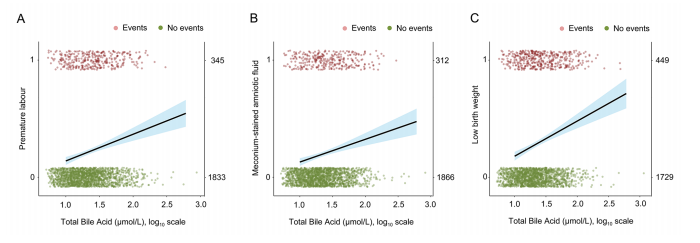
图2 TBA浓度升高与ICP患者不良围产期结局风险增加密切相关。简单logistic回归曲线显示早产(A)、羊水粪染(B)和低出生体重(C)的估计概率和95% ci与母体血清TBA浓度的关系
表3 ICP合并GDM组与ICP组不同ICP严重程度围产儿不良结局单因素及多因素分析
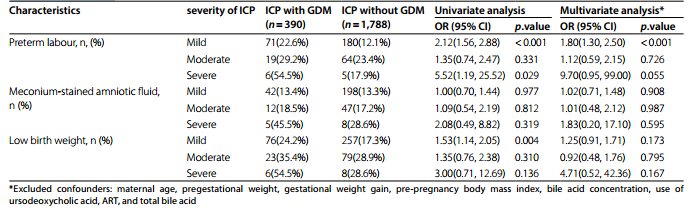
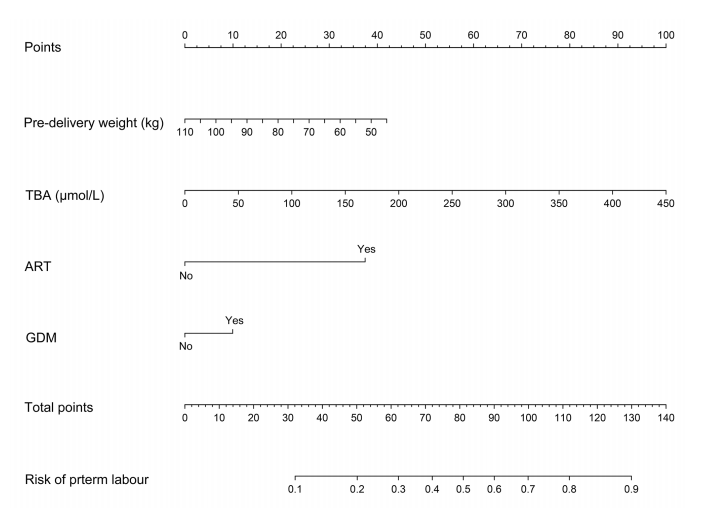
图3 ICP患者早产的nomogram预测模型
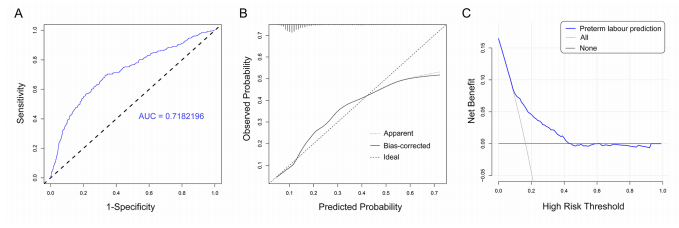
图4早产预测模型的验证与评价。试验组的ROC曲线(A)、校正曲线(B)、临床决策曲线(C)
结论:ICP合并GDM可能导致更多不良妊娠结局,且与胆汁酸浓度相关。
原文出处: Li X, Cai QY, Luo X,Gestational diabetes mellitus aggravates adverse perinatal outcomes in women with intrahepatic cholestasis of pregnancy.Diabetol Metab Syndr 2024 Mar 01;16(1)
本网站所有内容来源注明为“williamhill asia 医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于williamhill asia 医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“williamhill asia 医学”。其它来源的文章系转载文章,或“williamhill asia 号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与williamhill asia 联系,williamhill asia 将立即进行删除处理。
在此留言
















#妊娠期糖尿病# #肝内胆汁淤积症#
49