肠息肉切除后还需要做什么?
2017-06-16 佚名 中国抗癌协会大肠癌专业委员会
息肉是粘膜表面隆起的增生物,消化道息肉中最常见的是大肠息肉。大肠息肉可分为腺瘤性息肉、错构瘤性息肉、增生性息肉及炎性息肉等不同种类,腺瘤性息肉有一定的癌变机会,是癌前病变,应该积极处理。
息肉是粘膜表面隆起的增生物,消化道息肉中最常见的是大肠息肉。大肠息肉可分为腺瘤性息肉、错构瘤性息肉、增生性息肉及炎性息肉等不同种类,腺瘤性息肉有一定的癌变机会,是癌前病变,应该积极处理。
一般认为大肠腺瘤演变成癌所需的时间为5~15年。当然,并非所有的腺瘤都会发生癌变,其实多数大肠腺瘤终生都不会发生癌变。
大肠腺瘤癌变的影响因素包括:腺瘤的大小、数目、组织病理学类型、大体类型、不典型增生程度以及腺瘤患者的性别和年龄等因素。
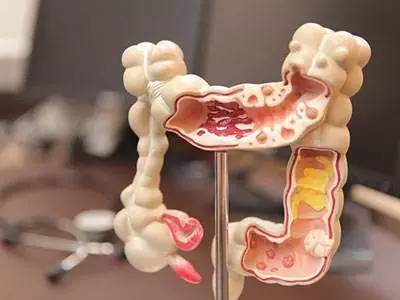
发现肠息肉应该怎么办?
根据肠镜活检的病理结果,如果为腺瘤性息肉,建议进行治疗,大肠腺瘤的治疗方法有:内窥镜治疗、手术治疗和药物治疗等。肠息肉切前必须做活检,所有经内窥镜切除的标本,除非组织严重破坏,否则均应进行详细的病理检查以排除癌变。
内窥镜治疗
内窥镜治疗包括高频电切除(电凝器灼除、活检钳凝切、圈套凝切、EMR、ESD)、微波治疗和激光治疗等。内窥镜治疗较为安全,创伤小。主要并发症为出血和穿孔,偶见肠道气体爆炸者(多为用甘露醇清洁肠道者)。
手术治疗
对于病理检查证实有癌变或疑有癌变;腺瘤较大;腺瘤呈广基型;腺瘤数量较多密集分布于某一肠段以及息肉病、腺瘤病等仅行内窥镜无法切除的大肠腺瘤患者,应采用手术治疗。
药物治疗(预防)
目前认为,非甾体类抗炎药(nonsteroidal anti-inflammatory drugs,NSAIDs)能够预防大肠癌的发生,是因为这类药物可以预防大肠腺瘤的发生,以及促使大肠腺瘤退缩。虽然目前尚存在争议,但NSAIDs可以显着减少散发性大肠腺瘤的复发以及促使FAP患者大肠腺瘤的退缩(尚未能证实具有完全消退和预防的作用)的结论已经得到多个随机临床试验的证实。
息肉切除是否等于解除了癌变警报?
大肠腺瘤治疗后还必须进行随访。
低危人群
大肠腺瘤为单发、带蒂(或小于2cm的广基的管状腺瘤)伴有轻度或中度不典型增生为低危人群。
治疗后1年复查纤维结肠镜(或乙状结肠镜加气钡双重对比钡灌肠检查)。若为阴性,则每年需要进行粪隐血试验检查,并每隔3年复查一次纤维结肠镜(或乙状结肠镜加气钡双重对比钡灌肠检查)。连续3次阴性者,延长至每5年复查一次纤维结肠镜(或乙状结肠镜加气钡双重对比钡灌肠检查),期间仍然是每年行粪隐血试验检查。
如果某次检查发现腺瘤,再次治疗后仍按首次治疗后的随访方法进行随访。
高危人群
有以下任何一种情况者,属高危组:
①多发腺瘤;
②直径≥2cm;
③广基的绒毛状腺瘤或管状绒毛状腺瘤;
④伴重度不典型增生的腺瘤或者腺瘤癌变者(原位癌或浸润性癌)。
高危组治疗后3~6月内复查纤维结肠镜(或乙状结肠镜加气钡双重对比钡灌肠检查),如为阴性,6~9月再次复查内窥镜,仍阴性者,1年后再次复查内窥镜。连续2次都阴性者,每隔3年复查一次内窥镜,期间每年行粪隐血试验检查。
如果某次检查发现腺瘤,再次治疗后仍按首次治疗后的随访方法进行随访。
小提示:本篇威廉亚洲官网
需要登录阅读,点击跳转登录
版权声明:
本网站所有内容来源注明为“williamhill asia 医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于williamhill asia 医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“williamhill asia 医学”。其它来源的文章系转载文章,或“williamhill asia 号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与williamhill asia 联系,williamhill asia 将立即进行删除处理。
在此留言
本网站所有内容来源注明为“williamhill asia 医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于williamhill asia 医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“williamhill asia 医学”。其它来源的文章系转载文章,或“williamhill asia 号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与williamhill asia 联系,williamhill asia 将立即进行删除处理。
在此留言







文章很好,值得拜读
83
文章很好,拜读受益
73
文章很好,拜读受益
74
文章很好,拜读了
63
文章很好,值得拜读
80
文章很好,值得拜读
34
文章很好,值得拜读
42
学习了,文章很好
34
文章真好,拜读了
33
文章很好,拜读了
28