Endocrine:双胎妊娠合并妊娠期糖尿病的母婴结局
2023-11-10 医路坦克 MedSci原创 发表于上海
妊娠期糖尿病(GDM)与孕产妇不良结局的高风险相关,但其对双胎妊娠的孕产妇和围产期结局的影响仍存在矛盾。
妊娠期糖尿病(GDM)以妊娠期血糖代谢异常为特征,约占孕妇的6-25%。GDM不仅会增加母体并发症,如先兆子痫、胎膜早破(PROM)、胎盘早剥和产后出血,还会增加围产期不良结局,包括巨大儿、宫内生长迟缓(IUGR)、新生儿低血糖和新生儿呼吸窘迫综合征。越来越多的证据表明,高体重指数(BMI)、高龄产妇和辅助生殖技术(ART)是GDM发生的危险因素。

随着抗逆转录病毒治疗在世界范围内的普及,双胎妊娠的发生率也在增加。与单胎妊娠相比,双胎妊娠既增加了GDM的风险,也增加了孕产妇不良结局的风险。然而,关于双胎妊娠期间GDM对孕产妇和围产期结局的影响,证据是相互矛盾的。一些研究表明,GDM增加了早产的风险,双胎妊娠期间的GDM与孕产妇不良结局的发生率较高相关,如妊娠高血压、先兆子痫、剖宫产,以及新生儿不良结局,如LGA、低血糖、高胆红素血症、呼吸系统疾病、入住新生儿重症监护病房(NICU)。然而,其他研究并未发现GDM与双胎妊娠的显著关联,甚至提出GDM可能导致较少的不良后果。一项回顾性队列研究发现,双胎妊娠期间的GDM不会增加37周前早产、LGA和新生儿呼吸窘迫(NRDS)的风险。Dave等人发现双胎妊娠期间的GDM与LGA或NICU入院发生率之间没有关联。McGrath等人的荟萃分析表明,在排除BMI和母亲年龄的影响后,双胎妊娠期间的GDM不会增加不良结局的可能性,除了新生儿入住新生儿重症监护病房。在Okby等人的一项研究中,在调整了母亲年龄、生育治疗和高血压疾病等混杂因素后,双胎妊娠期间的GDM与不良围产期结局没有关联,但会增加剖宫产的几率。即使在GDM妇女所生的双胞胎新生儿中,5分钟Apgar评分和围产期死亡率都存在差异。此外,双胎妊娠与高血糖之间可能存在相互作用。以前的研究主要集中在美国和欧洲,很少有中国。
在此,williamhill asia 进行了以下回顾性研究,探讨双胎妊娠期间GDM对中国孕产妇和围产期结局的影响。
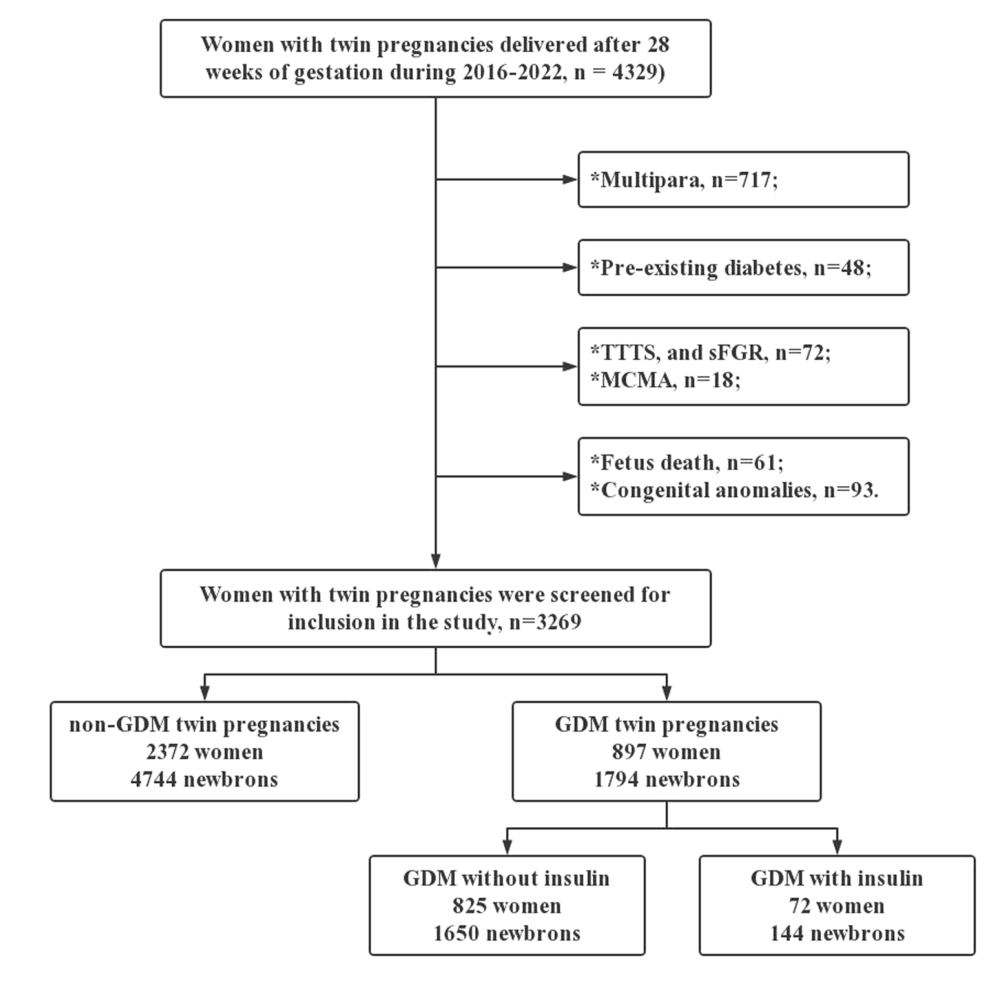
图1 研究人群选择流程图

图2:双胎妊娠GDM的年发病率
方法:回顾性队列研究纳入2016年1月1日至2022年12月31日期间在单一三级围产中心分娩双胎的所有初产妇。排除了单次妊娠、双胎妊娠并已存在糖尿病、GDM筛查信息缺失、妊娠28周前分娩、单绒毛膜胎盘相关并发症、多胎减少、胎儿异常和单绒毛膜单羊膜双胞胎。产妇结局包括早产、先兆子痫、甲状腺功能减退、早产胎膜早破(PROM)、胎盘早剥、严重产后出血和羊水过少。新生儿结局包括小胎龄(SGA)、大胎龄(LGA)、出生体重、Apgar评分、新生儿重症监护病房(NICU)入院、宫外生长受限(EUGR)和新生儿低血糖。
表1 (A)研究人群的母亲特征(n = 3269)。(B)研究人群的妊娠结局(n = 3269)。(C) GDM双胎妊娠妇女的产妇特征(n = 897)。(D)研究人群妊娠结局(n = 897)
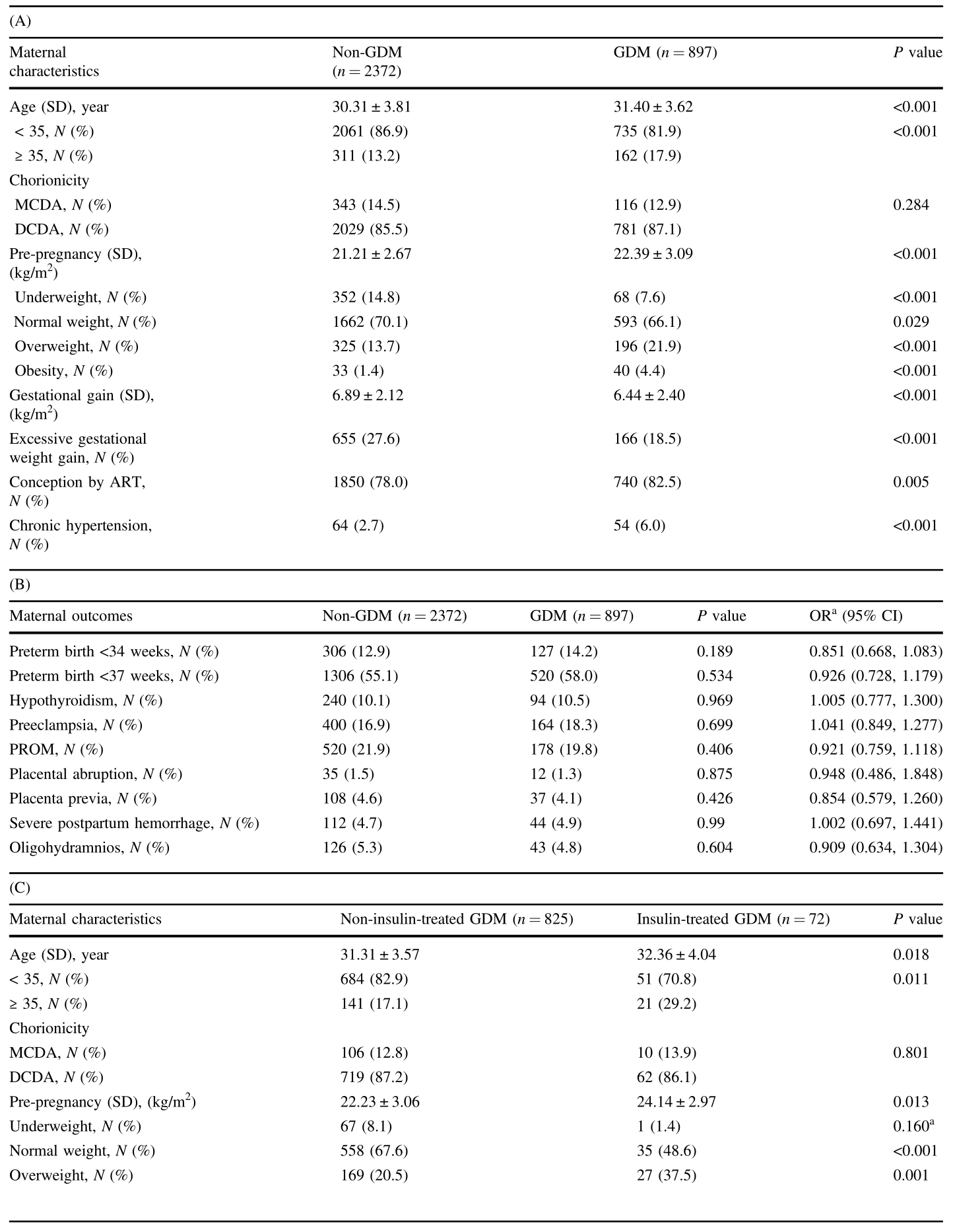

表2 双胎妊娠妇女GDM危险因素的多元logistic回归分析结果
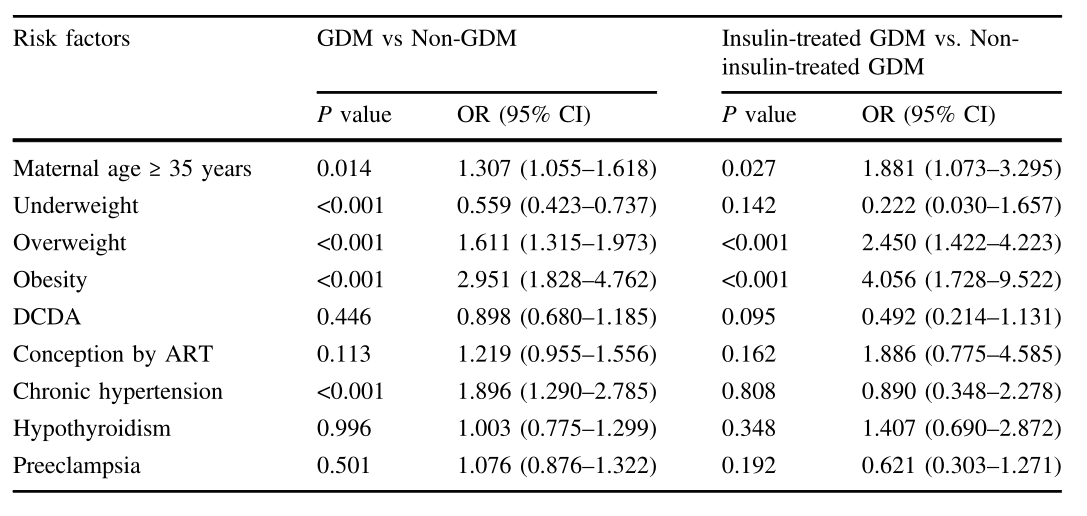
表3 (A)研究人群的新生儿结局。(B) GDM双胎妊娠妇女的新生儿结局(n = 897)

结果:共分娩3269对双胞胎,其中897例(27.4%)在妊娠期诊断为GDM;此外,72名(8.0%)妇女接受了胰岛素治疗。GDM组产妇分娩年龄(≥35岁)明显增高,超重和肥胖发生率明显增高。这些因素也增加了双胎妊娠的GDM妇女接受胰岛素治疗的几率(OR = 1.881, 95% CI = 1.073-3.295, P = 0.027;Or = 2.450, 95% ci = 1.422-4.223, p < 0。0 0 1;O R = 4.056, 95% CI = 1.728 ~ 9.522, P < 0.001)。妊娠前慢性高血压被确定为双胎妊娠期间GDM的危险因素(OR = 1.896, 95% CI = 1.290-2.785, P < 0.001),尽管它没有增加需要胰岛素治疗的女性比例(P = 0.808)。除了胰岛素治疗的GDM双胞胎37周前早产发生率较高(OR = 2.096, 95% CI = 1.017-4.321, P = 0.045)外,其他产妇结局(34周前早产、先兆子痫、甲状腺功能低下、胎膜早破、胎盘早破、前置胎盘、产后严重出血、羊水过少)在GDM组与非GDM组、胰岛素治疗的GDM与非胰岛素治疗的GDM之间无显著差异。GDM妇女所生双胞胎中出生体重<1500 g的新生儿比例明显较低,但EUGR的患病率明显较高。此外,胰岛素治疗的GDM双胞胎发生EUGR的风险升高(OR = 3.170, 95% CI = 1.639,6.131, P < 0。0 0 1)。GDM组与非gndm组、胰岛素治疗GDM组与非胰岛素治疗GDM组在平均出生体重、新生儿性别比、其他新生儿不良结局发生率(包括分娩胎龄、LGA、出生体重<2500 g、1分钟和5分钟Apgar评分)方面均存在显著差异。
结论:产妇年龄≥35岁、体重超重或肥胖、慢性高血压是双胎妊娠期GDM的重要危险因素。双胎妊娠期间患有GDM的妇女与没有GDM的妇女相比,可能获得相似的结果。然而,双胎妊娠期间患有GDM的妇女接受胰岛素治疗可能有更高的早产和EUGR风险。
原始出处:
本网站所有内容来源注明为“williamhill asia 医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于williamhill asia 医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“williamhill asia 医学”。其它来源的文章系转载文章,或“williamhill asia 号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与williamhill asia 联系,williamhill asia 将立即进行删除处理。
在此留言














